Радиология и радиохирургия // Миелография
МИЕЛОГРАФИЯ
Методика проведения миелографии
Миелография - это особая методика визуализации, подразумевающая введение контрастного материала с помощью иглы в субарахноидальное пространство, окружающее спинной мозг и нервные корешки, и получение изображений в режиме реального времени (рентгеноскопия, или флюороскопия). При введении контраста в субарахноидальное пространство рентгенолог получает возможность увидеть и оценить состояние спинного мозга, его оболочек и нервных корешков. Оболочки спинного мозга представляют собой мембраны, окружающие и покрывающие спинной мозг и нервные корешки. Миелография позволяет получить детальный снимок (миелограмму) самого спинного мозга, нервных корешков, субарахноидального пространства и позвоночника. Рентгенолог оценивает пассаж контрастного материала в режиме реального времени с помощью методики флюороскопии, а также может получить снимок, который носит название рентгенограмма (в данном случае - миелограмма), что помогает выявить патологические изменения со стороны спинного мозга или нервных корешков. В большинстве случаев после проведения миелографии для лучшей оценки анатомии и выявленных изменений врач назначает КТ.
Преимущества проведения миелографии
- Миелография представляет собой относительно безопасное и безболезненное исследование.
- При введении контрастного материала в субарахноидальное пространство врач получает возможность увидеть контуры спинного мозга и нервных корешков, которые при обычном рентгенологическом исследовании не видны или крайне плохо различимы.
- При использовании в диагностических целях рентгеновские лучи не вызывают каких-либо побочных эффектов.
- После завершения обследования никакого излучения в организме пациента не остается.
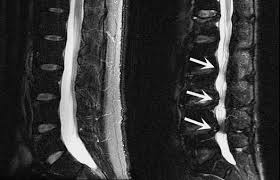
Показания к проведению миелографии
При обследовании спинного мозга и нервных корешков изначально назначается магнитно-резонансная томография. Тем не менее, в некоторых случаях, например, при наличии у пациента кардиостимулятора, проведение МРТ противопоказано. В таких ситуациях для диагностики патологических состояний применяется миелография и/или КТ-сканирование.
Чаще всего миелография используется для обнаружения следующих изменений со стороны спинного мозга, спинномозгового канала, нервных корешков и кровеносных сосудов, кровоснабжающих спинной мозг:
- Сдавление нервных корешков или спинного мозга грыжей межпозвоночного диска, расположенного между телами двух соседних позвонков.
- Обнаружение стеноза спинномозгового канала, который нередко сопутствует дегенерации костей и мягких тканей вокруг спинного мозга. При данном состоянии отмечается сужение позвоночного канала на фоне разрастания окружающих тканей за счет образования остеофитов (костных шпор) и утолщения связок.
Миелография используется при невозможности проведения МРТ или в дополнении к ней для диагностики следующих состояний:
- Инфекции, поражающие позвоночник, межпозвоночные диски, оболочки спинного мозга и окружающие его мягкие ткани.
- Воспаление паутинной оболочки, покрывающей непосредственно спинной мозг.
- Патологические изменения со стороны позвоночника и спинного мозга на фоне травмы или других заболеваний.
- Опухоли позвоночника, оболочек спинного мозга, нервных корешков и тканей самого спинного мозга.
- По миелограмме, которая также используется при планировании операций, можно судить об эффективности хирургического лечения в конкретном случае.
Ограничения к проведению миелографии
- Самым существенным ограничением миелографии является возможность получения изображения лишь самого спинного мозга и прилегающих к нему участков нервных корешков. Патологические изменения вне данных зон лучше видны при проведении МРТ или КТ.
- Во время беременности миелографии следует избегать в силу потенциальных рисков воздействия излучения на плод.
- Если пациент не в состоянии сохранять неподвижность во время исследования, то результаты могут быть неточными.
- Введение контрастного материала при анатомических дефектах позвоночника или после некоторых операций может быть затруднено.
- Проведение миелографии исключается при инфицировании кожи в месте введения контраста.
Подготовка к проведению миелографии
Детальные инструкции по подготовке к проведению миелографии пациенту предоставляет лечащий врач.
За день до проведения миелографии пациентам рекомендуется расширить питьевой режим, поскольку достаточная гидратация организма в это время крайне важна. За несколько часов до исследования следует прекратить прием твердой пищи, однако жидкости не ограничиваются.
Женщинам необходимо проинформировать лечащего врача и рентгенолога о любой возможности беременности. Рентгенологические исследования в период беременности не проводятся, чтобы избежать воздействия излучения на плод. Если рентгенография все-таки необходима, то следует предпринять особые предосторожности для защиты развивающегося ребенка.
Следует уведомить врача обо всех лекарствах, которые принимает пациент, а также о наличии аллергии, особенно на барий или йодсодержащие контрастные материалы. Важно сообщить врачу о недавно перенесенных и любых хронических заболеваниях.
Врачу необходимо знать о: 1) всех препаратах, прием которых следует приостановить за несколько дней до исследования; 2) наличии аллергических реакций на контрастный материал, используемый при проведении миелографии. За пару дней до миелографии следует прекратить прием отдельных препаратов. К ним относятся некоторые антипсихотические лекарства, антидепрессанты, любые препараты, разжижающие кровь, и средства, которые используются для лечения сахарного диабета, особенно метформин. Важнее всего приостановить прием антикоагулянтов, которые разжижают кровь. При использовании таких препаратов следует обсудить с лечащим врачом альтернативные способы поддержания вязкости крови в период проведения миелографии. Например, после прекращения приема длительно действующих антикоагулянтов возможно временное внутривенное введение других препаратов, например, гепарина.
Перед исследованием необходимо приостановить прием отдельных противосудорожных препаратов. Медицинский персонал следует заранее предупредить о наличии заболеваний, сопровождающихся судорогами, что позволит разработать наиболее адекватный план временного прекращения приема противосудорожных средств за несколько дней до миелографии. Несмотря на то, что реакции на йодсодержащие контрастные материалы встречаются крайне редко, о наличии предшествующих аллергических реакций на контраст или другие лекарственные препараты важно уведомить врача. Врачу следует сообщить о наличии бронхиальной астмы или аллергии на любые другие вещества. В таких ситуациях при введении контрастного материала медицинский персонал особенно тщательно наблюдает за состоянием пациента. Особого внимания заслуживают аллергические реакции на любые йодсодержащие вещества.
После завершения миелографии пациент остается под наблюдением врачей на несколько часов, после чего ему разрешается идти домой. Следует заранее позаботиться о том, чтобы кто-то помог пациенту добраться до дома, если только он не остается на ночь в больнице.
Метод проведения миелографии
На время исследования необходимо снять часть или всю одежду и одеть специальную больничную рубашку. Следует снять все украшения, очки, съемные зубные протезы и любые металлические изделия или предметы одежды, которые могут повлиять на рентгеновское изображение.
Миелография обычно проводится амбулаторно.
Во время исследования пациент лежит на столе лицом вниз. Для получения изображений на мониторе в режиме реального времени врач использует флюороскоп, что позволяет увидеть позвоночник и найти наиболее подходящую точку для введения контраста. Контрастный материал вводится в спинномозговой канал на уровне нижне-поясничного отдела позвоночника, что считается наиболее безопасным и удобным. В редких случаях контраст может быть введен на уровне верхне-шейного отдела позвоночника, если врач считает это более безопасным или полезным для исследования. В месте прокола врач дезинфицирует кожу и проводит ее обезболивание с помощью местного анестетика. В зависимости от локализации прокола, в момент введения иглы пациент располагается на боку, на животе или в положении сидя. Под контролем флюороскопа врач продвигает иглу вглубь тканей до тех пор, пока она не оказывается в субарахноидальном пространстве. Об этом позволяет судить появление на свободном конце иглы нескольких капель спинномозговой жидкости. При необходимости врач забирает небольшой образец жидкости и отправляет ее для лабораторного исследования. После этого через иглу вводится контрастный материал, игла извлекается, кожа вновь дезинфицируется. Затем пациент размещается на столе в положении на животе.
Под контролем флюороскопа рентгенолог начинает медленно наклонять стол, что позволяет контрастному материалу распространяться вверх или вниз по субарахноидальному пространству, выделяя контуры спинного мозга и нервных корешков. По мере изменения положений стола врач отслеживает ток контраста с помощью флюороскопа, особое внимание уделяя тем отделам спинного мозга, которые представляют наибольший интерес. Для получения рентгеновских снимков врач просит пациента повернуться на бок. В момент снимка крайне важно сохранять максимальную неподвижность, что снизит риск размытия изображения. После завершения обследования стол возвращается в горизонтальное положение, и пациент может перевернуться на спину. Некоторое время, пока врач анализирует полученные снимки, следует подождать.
Нередко сразу же после получения результатов миелографии, пока контрастный материал еще находится в спинномозговом канале, проводится КТ. Данное комбинированное исследование носит название КТ-миелография.
Миелография занимает от 30 до 60 минут. Необходимость проведения КТ добавляет к общему времени обследования еще 15-30 минут.
После проведения миелографии
После завершения исследования пациента переводят в палату, где в течение пары часов за его состоянием и жизненными показателями наблюдает врач или медицинская сестра. В некоторых отделениях пациент остается на 4 часа в положении лежа с приподнятым до 30-45° головным концом кровати.
Для облегчения выведения контрастного материала из организма и профилактики головных болей в этот период рекомендуется усиленный питьевой режим.
После проведения миелографии в течение 1-2 дней противопоказана интенсивная физическая активность и наклоны.
О подъеме температуры выше 37,5°С, выраженной тошноте или рвоте, сильных головных болях, которые продолжаются более 24 часов, тугоподвижности в шее и онемении ног следует немедленно сообщить врачу. Врача также важно уведомить о нарушении мочеиспускания или акта дефекации.
Снижение воздействия излучения на организм
В ходе рентгенологического обследования врач принимает особые меры по минимизации облучения организма, одновременно стараясь получить изображение наилучшего качества. Специалисты международных советов по радиологической безопасности регулярно проводят обзоры стандартов рентгенологического обследования и составляют новые технические рекомендации для рентгенологов.
Ультрасовременные рентгенологические аппараты позволяют контролировать дозу рентгеновского излучения и обеспечивают его фильтрацию, что минимизирует рассеивание пучка. При этом органы и системы пациента, которые не подвергаются обследованию, получают минимальную дозу излучения.
Риски проведения миелографии
- При избыточном воздействии рентгеновского излучения на организм есть небольшой риск развития злокачественных опухолей. Тем не менее, преимущества точной диагностики существенно данный риск превышают.
- Проведение миелографии связано с риском появления головных болей, хотя и редко. Головные боли появляются после возвращения пациента в вертикальное или сидячее положение. Одной из характерных черт данного состояния является исчезновение головных болей в горизонтальном положении. Обычно боли начинаются спустя 2-3 дня после проведения миелографии. Легкие приступы облегчаются приемом жидкости или в положении лежа на спине, однако сильные головные боли могут потребовать медикаментозного лечения. В редких ситуациях головные боли у пациентов сохраняются, что требует проведения особой, но в целом простой процедуры, которая подразумевает остановку утечки спинномозговой жидкости из места прокола.
- Нежелательные реакции на контрастный материал, используемый при миелографии, возникают редко и обычно слабо выражены. К ним относится зуд, кожная сыпь, тошнота и чувство тревоги. Развитие выраженной крапивницы и затруднение дыхания отмечается редко, однако может потребовать лекарственной терапии. Более тяжелые реакции с вовлечением легких или сердца развиваются еще реже. К другим редким осложнениям миелографии относится повреждение нервной ткани при введении иглы и кровоизлияние вокруг нервных корешков. Возможно воспаление или инфицирование оболочек, покрывающих спинной мозг. Крайне редким осложнением миелографии являются судороги.
- При введении иглы в субарахноидальное пространство ниже места обструкции оттока спинномозговой жидкости (например, опухолью) в крайне редких случаях отмечается увеличение давления в спинномозговом канале, что может потребовать неотложного хирургического лечения.
(495) 545-17-44 - клиники в Москве и за рубежом
ОФОРМИТЬ ЗАЯВКУ на ЛЕЧЕНИЕ



.jpg)